

背景:传统上,用于诊断和治疗的神经介入是通过经股动脉途径进行的。然而,股入路通常伴随着严重的并发症。尽管经桡动脉入路(TRA)在神经介入领域的应用较晚,但最近有几个小组采用桡动脉优先的方法,证明了经桡动脉路径神经介入学习曲线具有显著的安全性和快速性。有必要对经桡动脉入路神经介入技术进行详细的说明。
目的:提供一个经桡动脉入路神经介入的详细步骤描述,操作技术与步骤插图来自我们单中心系列的506个案例总结。
方法:根据我们早期经桡动脉入路的临床经验,提供了一种逐步说明经桡动脉神经介入的方法。对2019年4月1日至11月30日在我院接受经桡动脉入路神经介入的患者进行了前瞻性回顾。我们纳入了所有接受经桡动脉首次入路进行诊断和介入治疗的病例。观察了整个队列中经桡入路的疗效、并发症、导管的使用和放射辐射剂量。桡动脉入路分为4个阶段进行描述,从腕关节开始(I期),到感兴趣的目标血管远端入路结束(IV期)。
结果:在7个月期间,共有506名患者接受了TRA。92.3%的患者手术成功(诊断成功率为93.7%,介入治疗成功率为88.5%)。33例(6.5%)病例(25例为诊断性病例,8例为干预性病例)采用了跨股路径。大多数发生在I期。未观察到重大并发症。
结论:首选经桡动脉入路神经介入技术为患者提供了良好的就医体验,我们证明该方法是安全和有效的。图示的技术步骤有望成为TRA早期使用者的入门指南。
与介入心脏病学领域相比,神经介入手术的经桡动脉入路(TRA)使用相对较晚。最近,包括我们在内的美国精选高质量学术神经外科中心描述了他们采用桡动脉入路进行诊断和介入治疗的经验。我们从506例神经介入患者中总结的经验,将通过教学插图的方式介绍我们经桡动脉神经介入操作技术。
方法
研究人群
我们对2019年4月1日至11月30日在我们机构接受经桡动脉神经介入的患者进行了前瞻性审查。本研究是一项观察性轻微风险研究,无需知情同意入路。本研究经本机构审查委员会批准。我们纳入了所有接受桡动脉作为首选入路进行神经介入的病例。在入路的4个阶段记录失败:
上述4阶段为经桡入路神经介入的框架,我们的技术将在下一节中进行逐步描述。
腕部桡动脉入路
为了选择这类患者,我们对患者进行了简单筛查。特别关注右上肢向外旋转和旋后的能力,以便在腕部有足够的通路。无法做到这一点的患者仍可通过解剖鼻烟壶接受远桡动脉入路。介入治疗始终在超声引导下进行,以降低血管痉挛的风险。在某些情况下,超声可以确定桡动脉的大小。超声还可用于观察可能妨碍经桡入路的近端闭塞或迂曲。
通常情况下,我们在插入桡动脉鞘管后不久即给予动脉内维拉帕米(5mg)(ter umo Medical,Somerset,New Jersey)。通过鞘管对血管造影,如果发现痉挛,则给予额外的动脉内维拉帕米。抗焦虑药物如咪达唑仑有助于减轻患者的症状。降低桡动脉血栓形成的风险,鞘管插入后还可静脉注射肝素(3000 I.U .)。
我们中心选择的导丝为0.038英寸Glidewire(Terumo Medical,Somerset,New Zealand)。我们用于诊断性血管造影的导管是亲水涂层导管(Terumo Medical,Somerset,New Jersey)Simmons形状(1和2)。对于常规手术,我们选择的导引导管是6FBenchmark 071导管(半影公司,Alameda,California),它与5F Select导管(Penumbra,Alameda,California)一起在上述导丝上以Simmons或Berenstein形状引导。我们进一步指出,左侧介入治疗需要更长的110cm导管,虽然100cm长度足以进行右侧介入治疗。导丝始终引导导管并沿前臂向上引导,并在DSA监视下进行。如果存在桡动脉或肱动脉迂曲,应仔细检查,必要时可进行轻柔和路图指导下进行。
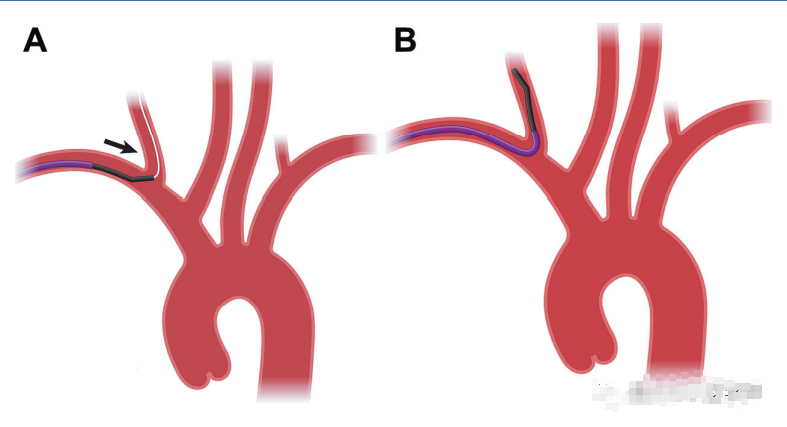
图1。引导至右侧VA。最常见的手法是使用Simmons导管沿B方向直接将A导丝至动脉。请注意,在极少数情况下,最常见的是当VA起源于锁骨下动脉相对较低时,使用Simmons血管选择可能具有挑战性。在这些情况下,主导管(medical,SouthJordan,Utah]或Davis [Bard,Murray Hill,new zeich])可提供更大的角度来引导导丝进入VA。
使用Simmons导管(在0.038英寸Glidewire上)从右向左导航至弓部大血管处。
根据入路方向,插入右侧椎动脉(VA)是最直接的方法(图1a和1b)。这是在不改变西蒙弯的情况下,通过导丝直接完成的。
行右侧VA血管造影术后,一种方法是撤出导管,使导管弯近端曲线的顶点与锁骨下-VA起始连接处轮廓一致(图1b)。然后,只需轻轻转动导管,将其向前推入无名(头臂)动脉,形成西蒙弯,并从VA起点脱出,进入无名动脉(图2a和2b)。另一种方法是简单地将导管从VA起点撤回锁骨下动脉,并将导丝推进弓内。在导丝上,导管前进到弓的一半;然后,将导丝收回并放置在靠近西蒙近端曲线的地方,形成一个“枢轴点”然后将导管向前推进到足弓(通常是上行足弓)中,同时在顺时针方向上施加更具目标性的旋转,从而在弓内中形成西蒙弯。如果这种方法不能成功改变,则可通过将其弹离主动脉瓣(并进入升主动脉弓)或下弓壁(并进入降主动脉弓)来在主动脉弓中改变。从此时起,只需向后拉并转动导管头端,使其与右侧颈总动脉(CCA)接合即可(图2c和2d)。导丝和导管从锁骨下动脉近端直接进入CCA有时是可能的(图2表示“电子的”2g)。
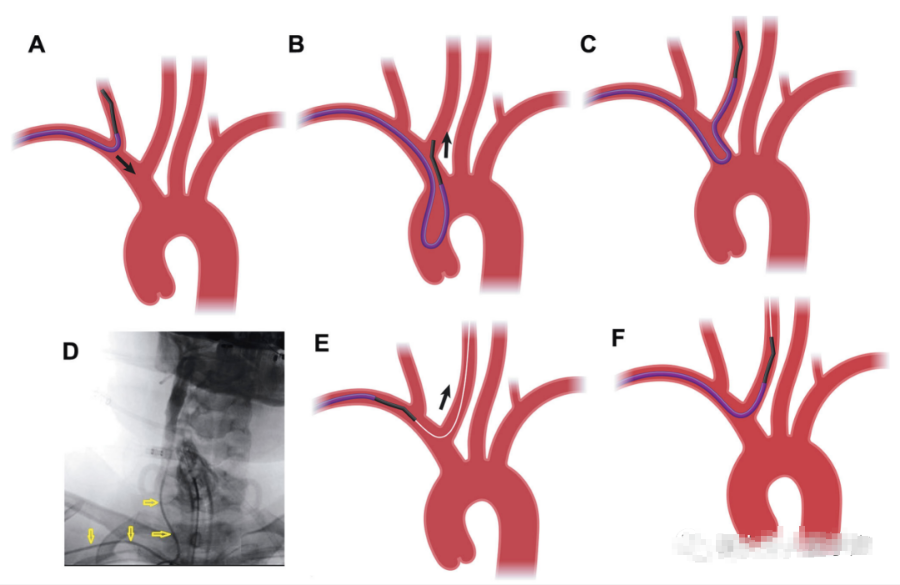
图2。引导至右侧CCA。常见策略是将导管脱出右侧VA A,在无名动脉处做一次扭转操作,然后拉回B,以允许导管至右侧CCA C。这在D中以透视方式进行了描述(箭头)。少数情况下允许直接导丝E和导管引导f。虽然这种直接选择仅在少数情况下可用,但在准备输送导管并在弓内成形时,值得探索其可用性。在这种情况下,导丝和导管似乎遵循一个看似令人不解的环路,但导引是简单的g。无论哪种方式,一旦选择了正确的CCA,就将导管紧贴地向上拉,直到近端曲线“紧贴”头臂-右CCA起点连接处,以提供最佳稳定性。在路图指导下,对颈部颈动脉分叉进行可视化,然后通过导丝将导管分别推入颈外动脉和颈内动脉,用于选择性血管造影。根据CCA的弯曲度,这可能需要使用不同的导丝,例如长锥形导丝(Terumo Medical,Somerset,New Jersey)或0.035 in slide wire(ter umo Medical,Somerset,New Jersey),带有中间导管的三轴系统或微导管系统。
左颈动脉(非动弓)
与右侧颈动脉导管插入术步骤相似,从右侧CCA抽出Simmons导管,直到近端曲线“紧贴”头臂-右侧CCA起点连接处。然后,顺时针转动推动它,使其脱离右侧CCA并滑入弓内,同时保持其成形形状(图3a)。轻轻拉动和旋转导管,轻柔地牵拉和旋转导管,间歇性"冒烟"可视化,导引进入左侧CCA(图3B和3C)
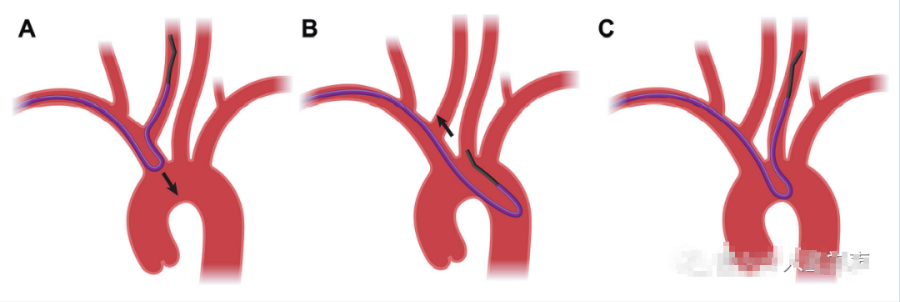
在非牛弓中引导进入左侧CCA。将Simmons导管从右侧CCA撤出与无名动脉交界后,推入A弓(通常为弓降部,如本示例所示),然后以扭转运动拉出B啮合并导航进入左侧CCA C。请注意,如果导管尚未充分撤回至如上所述的最佳位置,将其推入将导致其向右颈动脉远端走,而不是预期滑入至主动脉弓。相反,如果导管撤回过远,则推进导管将导致其落入弓内,未保持其所需的Simmons形状,因此可能需要再次成形。
左侧CCA与头臂存在“牛弓”或共同起源,从经桡动脉入路来看,这是一种很有利的情况;在这种情况下,导丝可以在导管跟随的情况下直接引导到左侧CCA中,而不需要重新形成“Simmons”形状(图4a和4b)。
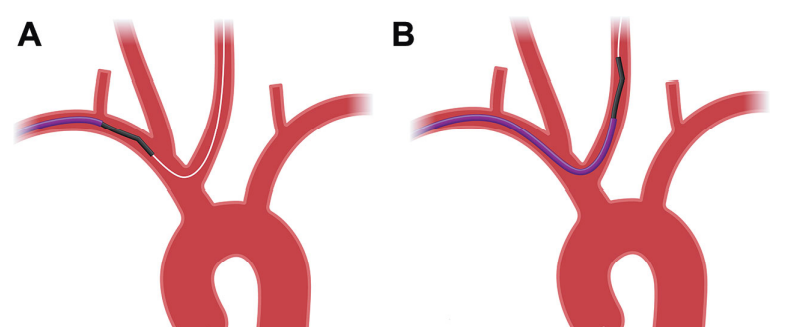
图4。引导至牛弓的左侧CCA。这种情况允许直接用导丝A和导管B进入左侧CCA。在牛弓中选择左侧颈动脉通常构成了非常稳定的导管结构,因为由于左侧颈总动脉起点的下部提供“支撑”以推动导管,而不是像非牛弓那样悬停在足弓上,因此在将其向前推进时几乎没有弹回足弓的机会。请注意,在牛足弓中,利用Simmons形状从足弓中选择左侧CCA可能比较困难。
用Simmons从弓上选择左侧CCA时,我们发现起源角来自弓,最佳入路角:来自弓降部(右肩为起点,如图5A所示,实心导管,和图5B)或上行弓(对于左肩直接的起源,如图5A、阴影导管和图5 C所示)。如果左侧CCA的发出过于尖锐,无法从弓降部进行选择,则必须通过从弓降(左)至弓升(右)的方法来绕开产生的转弯(即"左向右"动作,图5A-5 C)。
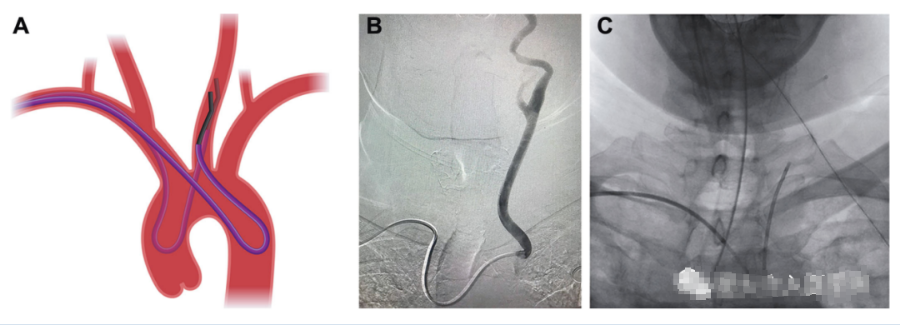
图5。从升弓引导至左侧CCA–即“从左到右”的弓操作。为此,将一根成形的Simmons导管向前推,使不利的左侧CCA起点脱离,并返回下行弓A(导管)。接下来,当抽出导管时,旋转导管,使其指向远离左侧CCA原点的位置,以便在拉动导管穿过弓时不再接合其原点。经过左侧CCA起点后,将Simmons尖向后旋转并拉动,使其与头臂动脉紧贴。到达那里后,推进导管并旋转对其进行偏置,从而使其脱离到升弓中,仍形成A(阴影导管)。从那里,西蒙斯的尖端被转动,直到它指向左,然后前进,实时“冒烟”可视化左侧CCA原点。通常,导管会倾向于从一个方向摆动到另一个方向,因此左侧CCA的最佳接近角度必须保持在原点上方的“悬停”位置,同时轻轻拉回导管,但有一个目的,即将其推进,以进行左侧CCA选择B. C。显示了从下降弓进行左侧CCA导管插入术。
在左颈动脉血管造影术后,再次将导管从左CCA脱离,从右至左颈动脉引导,相似的方式插入左锁骨下动脉,方法是前推使导管脱垂,回到弓中,保持Simmons形状。导航进入左侧VA通常会获得不同程度的右侧桡动脉入路成功率。这些挑战有时可以使用更长的第二弯导管来克服,例如Simmons 2或3,其具有足够的范围来选择左侧VA起源,并且从弓降入路最为成功,因为它通常起始于内侧边界,恰好位于锁骨下动脉顶点下方。在更困难的病例中,可进行同侧血压袖带充气锁骨下血管造影。但是,如果术前发现左侧VA优势,则经桡动脉入路应选择左侧。但是,左侧桡动脉入路需要对血管造影室布局和患者手臂定位进行调整。
使用导引导管实现稳定和充分的远端支持对完成精细的颅内操作很重要,而不影响来自动脉曲线的近端力向量和存在导管脱垂风险的回路。显然,VA介入治疗的远端入路最直接使用同侧桡动脉入路。另一方面,我们注意到血管结构的某些不同模式,尤其是影响这一步的左颈动脉。即使在有利于近端左侧CCA接合的解剖结构中,到达远端左侧颈内动脉(ICA)仍然存在相当大的困难。选择性插入左侧ICA导管的能力取决于左侧CCA从足弓的角度及其弯曲度(图6a和6b)。使用Simmons 3诊断导管和/或长锥形导丝(TerumoMedical,萨默塞特,新泽西州),中间导管上的三轴系统或微导管系统可能有所帮助。在介入病例中,在CCA开始时战略性定位导引导管可提供远端引导所需的支持。这一概念不同于图5中描述的"左向右"弓方法。
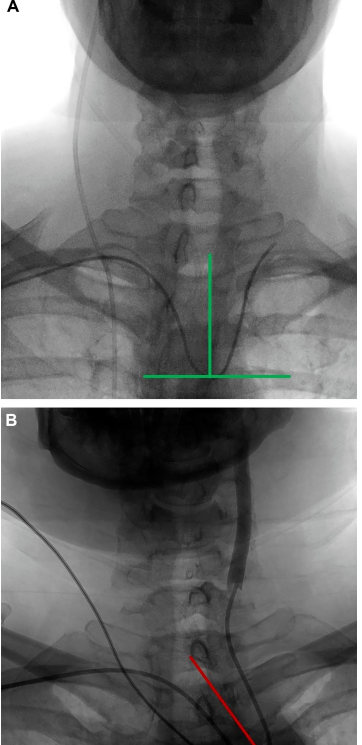
评估远端引导进入左侧ICA的难度。由于曲线顶点平分线形成的角度和水平从90度向任一方向发散,可以预期远端ICA导航的难度更大。在完全捕获左侧CCA后测量Simmons曲线顶点形成的角度有助于使用目前可用的导管技术评估这一困难。接近90度A的角度可能比B更容易引导。预期将来专门的桡动脉导管将降低这种困难。
远端入路的一般步骤(左侧ICA导引导管输送的图示)
弓水平引导的许多原则遵循图1-5中的描述。图7中的插图描述了6F导管的使用(Penumbra Inc,阿拉米达,California),对于非牛弓,从右侧桡动脉入路将导管导入左侧ICA。我们发现采用这种方法对导引导管输送进行"分期",同时耐心和仔细监测导管结构对施加力的反应,可成功地引导非常具有挑战性的解剖结构。图8展示了上述原则的示例。
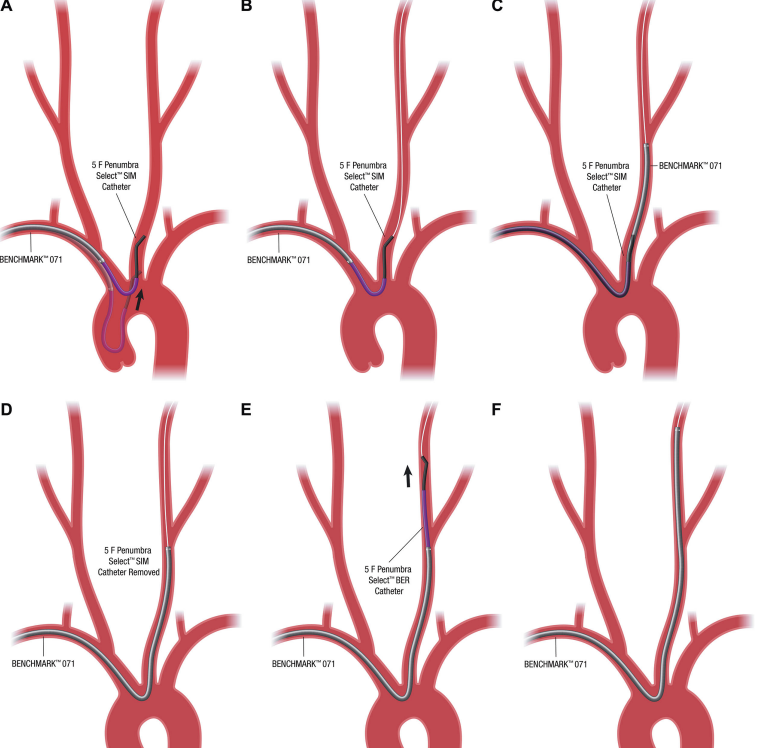
图7。介入治疗病例的远端导管导引。西蒙形状的Select导管插入(5fr)(penombra Inc,Alameda,California)和导丝与导引导管一起,按照诊断Simmons导管的说明在弓部形成,然后放置到左侧CCA主干A(带阴影的导管组件)中。在这一点上,关键是要将Simmons Select“停放”在最佳位置,使近端曲线与足弓-左侧CCA原点曲线完全相对(“紧贴”),以提供最大的稳定性A(粗导管组件)。接下来,将导丝(第一种选择为0.038英寸)向远侧输送至远端颈ICA,以提供足够的支撑B。导引导管在该构造上跟进,进一步稳定了Simmons形状,同时获远侧入口,以防止构造回流至足弓中。此时,可以采取两种方案。如果在保持远侧导丝支撑的同时角度不是非常好,并且引导导管围绕从足弓的近侧转弯并进入分叉区域或超出该区域,那么现在可以进一步推进Simmons Select插入,经过引导并进入远侧颈动脉,以充当导管,从而将导引管推进到其在岩骨段C、d处的期望位置。在角度欠佳的情况下, 一旦导引管已经被引导出足弓,被限制在导引管内时,西蒙斯形状可能太硬而不能前进出足弓,并且这样做将导致整个塑性失败,并且需要从零开始。在这种情况下,只需将SimmonsSelect替换为Berenstein (5 Fr)(半影公司,Alameda,California)(主曲线)Select,同时将导引导管保持在颈颈动脉e中。在相同的路图引导下,将Berenstein形状的导管引导至左颈内动脉中。
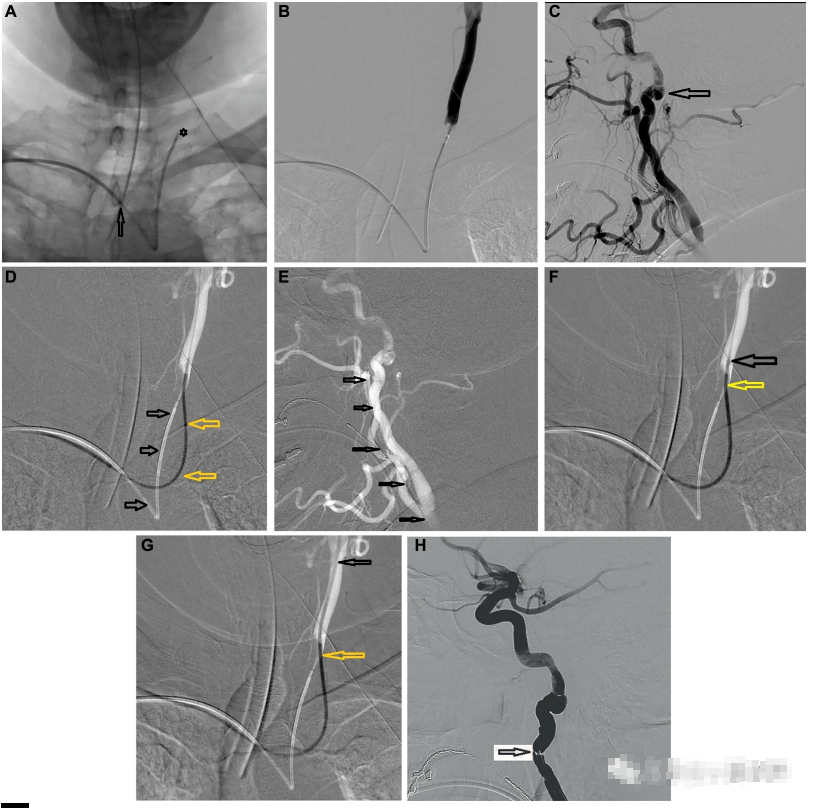
8。右桡动脉入路分流慢性夹层,左侧颈ICA假性动脉瘤的临床病例。西蒙插入导管位于左侧CCA A(星号)中,导引导管在后面(箭头)。造影剂注射用于制作路图指导b。高颈段假性动脉瘤显示为C(箭头)。在这种情况下,将导丝引导至左颈外动脉,而不是ICA,以避免干扰D和E(箭头)。注意当导丝加强西蒙导管时,曲率从原始位置D(黑色箭头)到新位置D(黄色箭头)的变化。导引导管在导丝-西蒙导管F上沿左侧CCA分叉处移动(引导黑色箭头;Simmons-黄色箭头),最后进入左侧ICA G(黑色箭头)。如H所示(黑色箭头)完成最终导引导管定位,尖端周围轻度痉挛,通过血管扩张剂迅速消退。成功的放置了血流导向装置。
结果
在研究期间,采用“经桡动脉优先”方法,通过TRA共进行了506次手术(410名患者接受了诊断性手术,96名患者接受了介入治疗性手术)。平均(标准差,标准差)年龄为55.7 (14.7)岁;女性314例(62.1%)。总体上,469例(92.3%)患者成功实现了每种手术的预定目标。诊断成功率93.7%,介入治疗手术成功率88.5%。33例(6.5%)患者需要切换经股路径(25次诊断手术和8次介入手术;24只男性和9只女性)。22例(66.7%)发生I期交换,II期2例(6.1%),III期7例(21.2%),IV期2例(6.1%)。因此,大多数TRA失败的病例发生在腕部桡动脉通路。对于介入病例,最常见的导引导管是Benchmark6F导引导管(半影公司,Alameda,California)。平均辐射剂量为222.1 mGy (SD 177.4),平均暴露时间为19.2 min (SD 13)。
采用TRA技术共尝试了96例介入治疗,其中85例(88.5%)成功达到了手术预定目标。包括动脉瘤栓塞[单纯栓塞术(n 18)、支架辅助栓塞术(n 12)、球囊辅助栓塞术(n 5)、血流导向(n 12)和真菌性动脉瘤栓塞术(n 3)]、脑膜中动脉栓塞术(n 12)、肿瘤栓塞术(n 12)、动静脉畸形栓塞术(n 4)、卒中血栓切除术(n 4)、颈动脉海绵窦瘘栓塞术(n 3)、颈颈动脉支架术(n 3)和硬脑膜动静脉瘘栓塞术(n 2)。在治疗的47个动脉瘤中,半数以上(24例,51%)出现破裂。
共观察到4例(0.8%)轻微并发症。3例患者出现前臂血肿,通过局部压迫改善。1例出现近端桡动脉造影剂外渗,采用局部压迫治疗。未发现重大并发症。具体而言,没有临床上明显的中风或短暂性脑缺血发作、筋膜室综合征、肢体缺血、需要输血或紧急血管手术介入的病例。
讨论
本研究突出了在7个月内经桡神经介入的学习曲线。经桡动脉入路在神经介入手术中的许多优势已在最近的诊断和介入治疗出版物中报道。浅表部位、身体无明显障碍、重大危及肢体并发症的风险极小以及术后快速恢复使TRA成为首选方法。然而,考虑到遇到的一些困难,确实需要齐心协力掌握导管导引的细微差别。然而,在介入治疗病例中,一旦导引导管在目标动脉中达到稳定位置,操作的性质就与股动脉入路没有分别。我们提供了一份全面且有大量插图的分步说明,介绍了我们实现预期导管位置的技术。如“技术”部分所述,TRA的大部分技术都是关于在选择连续血管时西蒙曲线的形成和重整。有时候可以直接选择引导到血管,这是偶然的。这在牛弓左侧颈动脉起始的病例中得到充分证明(图4a和4b)并且在一些情况下也进行右颈动脉导管插入术(图2表示“电子的”2g)。正如人们所预期的,从右桡动脉入路插管左侧VA的成功率在所有血管中最低。还需强调的是,操作医生需要战略性地利用心脏搏动和呼吸的协同作用,以最大限度地在III期和IV期取得成功。
本系列交换入路的发生率为6.5%,与已发表文献相似,并代表了采用“经桡优先”方法的早期学习曲线经验。随着经验的增加,这一比率预计将进一步下降。大多数失败病例(接近三分之二)发生在TRA的I期,即腕部。具体情况包括无法穿刺桡动脉、穿刺后停止平稳回流以及无法穿入导丝或鞘管。细致的技术,超声的统一使用,以及血管扩张剂有助于减轻这些失败。此外,使用外径大于8F的导引导管可能会“卡”在血管内壁上,使引导变得困难甚至不可能。四分之一以上的失败与手术的第三阶段有关——无法从足弓进入目标血管。其中一个重要的原因可能是专用经桡神经介入耗材缺乏。
TRA最吸引人的地方是穿刺部位并发症发生率极低。当考虑使用组织纤溶酶原激活剂、双重抗血小板剂或肝功能不全而有凝血病和出血倾向的患者时,经桡入路的优点就凸显出来了。本系列中无患者出现任何经桡入路相关血管并发症。在诊断和介入治疗病例中,透视检查时间,经桡入路与股骨入路相当。尽管预期对于涉及TRA学习曲线描述的研究,辐射指标会比经股入路的方法更高。未来将会开发用于桡动脉入路的专用神经介入耗材,并应用机器人技术来增强触觉反馈和力的操纵,以实现从I期到IV期的平稳引导。
我们对桡动脉痉挛的定义不包括在超声或血管造影上测量桡动脉直径。而是定义了与手术成功方面相关的具有临床意义的血管痉挛,如“方法”部分所述。我们未纳入正式的患者满意度评分,所有患者一致认可首选该路径而非经股入路,尤其是在之前接受经股入路神经介入的患者。经桡不良事件发生率低,无法在诊断和介入治疗病例之间进行比较,以及进一步的分类,如破裂与未破裂的动脉瘤,等等。更大规模的多中心研究正在进行中。
结论
我们通过涉及细微操作差别制作的经桡神经介入指南,对神经血管内适应症进行TRA的首选技术进行了分类。该技术的成功明显来自我们506名患者的大型单中心系列研究,其中我们证实交叉率仅为6.5%。未观察到严重并发症。预期力向量,尤其是弓部的力向量,以及计划的处理策略,允许以稳定的方式进行远端导航。一旦操作者熟悉所涉及的步骤,经桡动脉途径应该是神经血管介入的优选择途径。
本号编辑转载此文,转载目的在于传递更多信息,并不代表本网赞同其观点和对其真实性负责。如涉及作品内容、版权和其它问题,请在30日内与本网联系,我们将在第一时间删除内容![声明]本站文章版权归原作者所有,内容为作者个人观点,本站只提供参考并不构成任何投资及应用建议。本站拥有对此声明的最终解释权。
更多资讯,请前往唯迈医疗官网:www.we-med.com